
تیفوئید یک بیماری التهابی است که توسط باکتری سالمونلا آی سره (Salmonella typhi) ایجاد میشود، این بیماری می تواند دارای علامت هایی همانند سرماخوردگی باشد که با استفاده از خدمات تزریق سرم در خانه و تزریقات در منزل تهران می توان به آسانی آن را درمان و رفع علائمت نمود، علائم آن شامل تب بالا، درد سر، درد عضلانی، خستگی و احتمالاً تهوع و استفراغ میشود. در صورت مشکوک به تیفوئید، لازم است تازهنمونه ادرار یا مدفوع جهت تشخیص دقیق تحت میکروسکوپی و آزمایشات مخبری ارسال شود. درمان معمولاً شامل مصرف آنتیبیوتیکها میشود، بیماری تیفوئید به طور عمده از طریق مصرف آب یا غذایی که با باکتری سالمونلا آلوده شده است، منتقل میشود. برای پیشگیری از این بیماری، مهم است که از آب آشامیدنی و غذاهای بهداشتی استفاده کنید و به شیوههای بهداشتی در آشپزخانه و در تهیه غذا توجه کنید. همچنین، واکسیناسیون نیز میتواند در پیشگیری از ابتلا به تیفوئید مؤثر باشد.
مهم ترین علائم بیماری تیفوئید چیست؟
علائم بیماری تیفوئید ممکن است شامل موارد زیر باشد:
1. تب بالا (معمولاً بیش از 39 درجه سانتیگراد)
2. درد سر
3. درد عضلانی و خستگی
4. احساس ضعف و خستگی
5. دلزدهی و از دست دادن اشتها
6. تهوع و استفراغ
7. کاهش وزن
8. پوست پررنگشده و ممکن است پوستی که در آن نیش پشه فعال بوده باشد (مثل نقاط قرمز روی پوست)
در صورتی که شما یا کسی دیگر علائم مشابه را تجربه میکنید و مشکوک به ابتلا به تیفوئید هستید، بهتر است به پزشک مراجعه کنید تا تشخیص دقیق و درمان مناسب را دریافت کنید.
از عوارض شایع بیماری به چه مواردی می توان نام برد؟
بیماری تیفوئید، اگر بهطور صحیح درمان نشود، ممکن است به عوارض جدی منجر شود. برخی از این عوارض شامل موارد زیر میشود:
1.سپسیس (عفونت خون): باکتری تیفوئید میتواند از دستگاه گوارش به خون منتقل شده و عفونت خون را ایجاد کند که بسیار خطرناک است.
2. پانکراتیت: التهاب پانکراس که میتواند به اختلالات گوارشی و درد شدید شکمی منجر شود.
3. ایتریت: التهاب سطح داخلی قلب که میتواند به علائمی مانند درد در قفسه سینه، ضربان نامنظم قلب و خستگی منجر شود.
4. اختلالات گوارشی: از جمله اسهال شدید، تهوع و استفراغ.
5. آبسه کبدی: انباشت سایرایهها در کبد که میتواند منجر به بروز آبسه کبدی شود.
6. آبسهی مغزی: انباشت سایرایهها در مغز که میتواند به آبسهی مغزی و عوارض جدی مانند تشنج و کاهش هوشیاری منجر شود.
برای جلوگیری از این عوارض، مهم است که به موقع به پزشک مراجعه کنید و درمان مناسب را ادامه دهید.
مهم ترین راه کار های تشخیصی در بیماری تیفوئید چیست؟
تشخیص بیماری تیفوئید عموماً توسط پزشک بر اساس تاریخچه پزشکی، علائم بالینی، و انجام آزمونهای مختلف قابل انجام است. روشهای تشخیصی عبارتند از:
1. آزمایش خون: برای بررسی نشانگرهای التهابی و ایجاد آنتیبادیها برای باکتری سالمونلا.
2. آزمایش مدفوع: جهت شناسایی باکتری سالمونلا در مدفوع.
3. آزمایش ادرار: برای تشخیص عفونتهای مرتبط.
4. تصویربرداری مثل ارزیابی با رادیولوژی از طریق انجام عکسبرداری از جریان معده و رودهها (باریوم شیمی) یا اسکن مغز.
5. آزمون های مولکولی: مانند PCR جهت تشخیص دقیقتر باکتری سالمونلا.
با توجه به نتایج این آزمونها و نشانهها، پزشک میتواند تشخیص دقیق را بیان کرده و برنامه درمانی مناسب را شروع کند.
از درمان های مهم در بیماری تیفوئید به چه مواردی می توان نام برد؟
درمان بیماری تیفوئید معمولاً شامل مصرف آنتیبیوتیکها، استراحت، و مراقبتهای متمم میشود. برخی اقدامات درمانی عبارتند از:
1. آنتیبیوتیکها: معمولاً داروهایی از گروه کینولونها یا سفتریاکسونها برای کنترل باکتری سالمونلا استفاده میشوند. انتخاب دارو بستگی به مقاومت باکتری به آنتیبیوتیکها و سویه محلی دارد.
2. استراحت: استراحت در طول دوره بیماری بسیار مهم است تا بدن فرصت داشته باشد برای مبارزه با عفونت.
3. مایعات و ارتقاء تغذیه: مصرف مایعات به میزان کافی و تغذیه مناسب برای حفظ هیدراتاسیون و تقویت سیستم ایمنی بسیار حیاتی است.
4. کنترل عوارض: از جمله درمان تب و درد با داروهای ضدتب، مسکنها و داروهای ضداستفراغ.
5. پیگیری پزشکی: پزشک شما ممکن است نیاز داشته باشد تا در طول درمان شما را پیگیری کند و به تغییرات شما پاسخ دهد.
مهم است که همواره به دستورات پزشک خود پایبند بمانید و در صورت بروز هرگونه علائم ناخوشایند به پزشک خود اطلاع دهید.
مهم ترین مراقبت های لازم در بیماری تیفوئید چیست؟
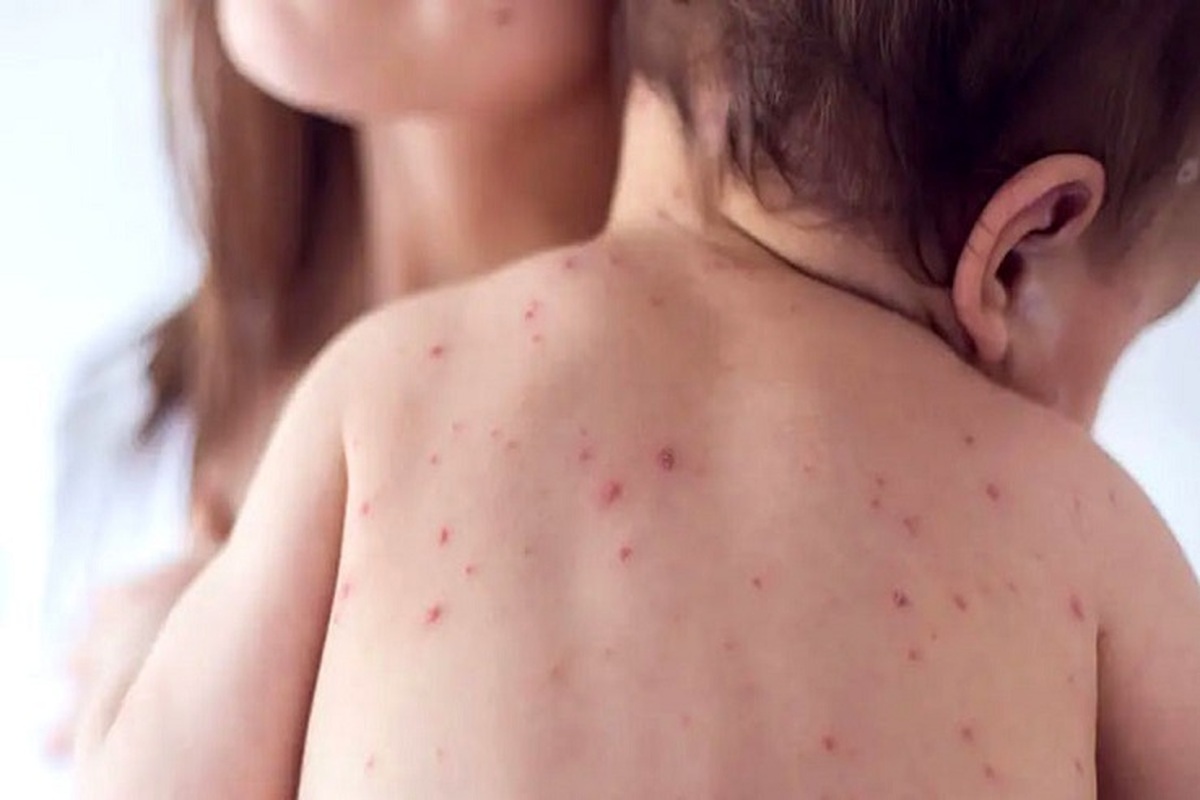
برای مراقبت از خود و جلوگیری از انتقال بیماری تیفوئید به دیگران، میتوانید اقداماتی انجام دهید از جمله:
1. شستشوی دست: پیش از آمادهسازی یا مصرف غذا، همیشه دستهای خود را با آب و صابون بشویید.
2. مصرف آب و غذای بهداشتی: مطمئن شوید که آب آشامیدنی شما از منابع امن و غذاهای شما بهداشتی و بهطور کامل پخته شده باشند.
3. اجتناب از تماس مستقیم با بیمار: اگر شما یا کسی دیگر دچار بیماری شده است، اجتناب کنید تا حد امکان از تماس مستقیم با دیگران ویژهاً در طول دوره بیماری.
4. حفظ بهداشت شخصی: استفاده از دستمال کاغذی برای پوشاندن دهان و بینی هنگام عطسه یا سرفه و انجام بهداشت دورهای.
5. واکسیناسیون: در صورتی که واکسیناسیون برای تیفوئید در دسترس است و پزشک توصیه کرده است، آن را دریافت کنید.
6. اجتناب از مواد آلوده: اجتناب از مواد غذایی یا آبی که ممکن است با باکتری سالمونلا آلوده شده باشند، مثل مواد غذایی خام یا آبهای آلوده.
این اقدامات میتواند به کنترل شیوع بیماری کمک کند و از انتقال آن به دیگران جلوگیری نماید.
جمع بندی و گرفتن نتایج نهایی
در جمعبندی، بیماری تیفوئید یک بیماری التهابی است که توسط باکتری سالمونلا آی سره ایجاد میشود. علائم آن شامل تب بالا، درد سر، درد عضلانی، خستگی و احتمالاً تهوع و استفراغ است. برای تشخیص بیماری، پزشک از طریق تاریخچه پزشکی، علائم بالینی و آزمونهای مختلف مانند آزمایش خون و مدفوع تشخیص را میگذارد. درمان اغلب شامل مصرف آنتیبیوتیکها، استراحت، مایعات و تغذیه مناسب است. همچنین، اقدامات پیشگیری مانند شستشوی دست، مصرف آب و غذای بهداشتی، و واکسیناسیون نیز میتواند در کنترل شیوع بیماری و جلوگیری از انتقال آن به دیگران مؤثر باشد.
:: برچسبها:
اخبار سلامت"راه کار های درمانی در یماری ها"خدمات درمانی"خبر سلامت"خدمات پرستاری در منزل"خدمات پزشمی در منزل"درمان در منزل"تزریق سرم در خانه"تزریق سرم در منزل"تزریقات در منزل تهران ,
:: بازدید از این مطلب : 55846
|
امتیاز مطلب : 11
|
تعداد امتیازدهندگان : 3
|
مجموع امتیاز : 3

